Постреабилитационные рекомендации для клиентов с грыжей диска в шейном отделе позвоночника

Авторы: Ovidio Olivencia, Kelby Shamash, Betsy Kreymer and Morey J. Kolber.
Перевод Струкова Сергея.
Боль в шейном отделе позвоночника (в шее) – на четвёртом месте среди ведущих причин нетрудоспособности, около 70% людей испытывают боль в шее на протяжении жизни (13, 30). Предрасположенность к развитию симптомов выше у женщин по сравнению с мужчинами, в любой момент времени около 5% людей сообщают об этом симптоме (13, 30). Боль в шее может влиять на качество жизни людей многими способами - от ухудшений спортивных результатов до нарушения досуга. Из различных состояний, связанных с болью в шее, нарушения в межпозвонковом диске (грыжи), по-видимому, наиболее распространённое явление. Грыжи межпозвонковых дисков в шейном отделе, возможно, основная причина радикулопатии, приводящей к боли, парестезиям (онемению и покалыванию), снижению рефлексов, потере чувствительности и слабости (53). Ежегодно частота случаев шейной радикулопатии составляет примерно 83,2 на 100 тысяч человек в общей популяции и 1,79 на одну тысячу среди военнослужащих (46, 53). С экономической точки зрения, нарушения в межпозвонковых дисках шейного отдела позвоночника представляют значительное финансовое бремя, так как расходы на душу населения для этого состояния по сравнению с другими заболеваниями позвоночника наиболее высокие (37).
Боль, связанная с грыжами шейного отдела позвоночника, по характеру может быть периодической (повторяющейся после начального эпизода), постоянной или прогрессирующей (с постепенным ухудшением). В частности, согласно научным данным, в течение года после появления симптомов у 36,6% людей наступает полное разрешение. Тем не менее, несмотря на хорошее естественное течение, у 22,8% людей наблюдаются рецидивы боли в шее в течение первого года (14). Многие люди добиваются существенных улучшений в ходе формальной реабилитации, но нарушения и функциональные ограничения могут оставаться ещё долгое время после окончания стандартной программы ухода (реабилитации). Более того, формальная реабилитация не всегда позволяет пациенту вернуться к предклинической рекреационной активности, такой как занятия спортом или фитнесом.
Поэтому вполне вероятно, что специалисты по силовой и кондиционной тренировке (ССКТ) столкнутся с клиентами, которых в прошлом беспокоила грыжа диска и возможно с людьми, находящимися в процессе или недавно завершившими стандартную реабилитацию. В некоторых случаях люди могут обратиться за консультацией к квалифицированному ССКТ по поводу улучшения функций и возвращения к предклинической активности. Следовательно, для ССКТ занимающихся с этими людьми необходимо чёткое представление о состоянии, последующих нарушениях, предосторожностях, назначению соответствующих упражнений и их модификации для правильного выполнения постреабилитационных программ. Кроме того, ССКТ нужно знать признаки ухудшения симптомов для определения необходимости неотложного обращения к врачу.
Цель данной статьи – обзор дискогенной патологи и континуума работы с клиентом. Акцент делается на постреабилитационные стратегии действий, включая подбор упражнений, меры предосторожности и междисциплинарные взаимодействия. Стратегии долговременного сопровождения обсуждаются в контексте консервативного постреабилитационного ухода.
Анатомия
В этой статье не предполагается подробного описания анатомии шейного отдела позвоночника, лишь краткий обзор, необходимый для понимания представленных рекомендаций и факторов риска. Шейный отдел позвоночного столба (шея), как правило, включает семь подвижных позвонков и шесть межпозвонковых дисков, с наиболее дистальным диском между седьмым шейным и первым грудным позвонками. Каждый межпозвонковый диск состоит снаружи из фиброзного хрящевого кольца с гелеобразным материалом (пульпозным ядром) в центре (Рисунок 1А) (1). Основные функции межпозвонкового диска – обеспечение амортизации, движения и стабильности в позвоночном столбе (31, 49). Диск обеспечивает амортизацию, позволяя пульпозному ядру (ПЯ) мигрировать внутри фиброзного кольца. У зрелых взрослых ПЯ содержит воду (75% от массы) и гидрофильные (впитывающие воду) молекулы, называемые протеогликановыми аггреканами (20% сухого массы) (49). Высокое содержание воде в нормальном ПЯ помогает равномерно распределить компрессионную нагрузку в диске (31).
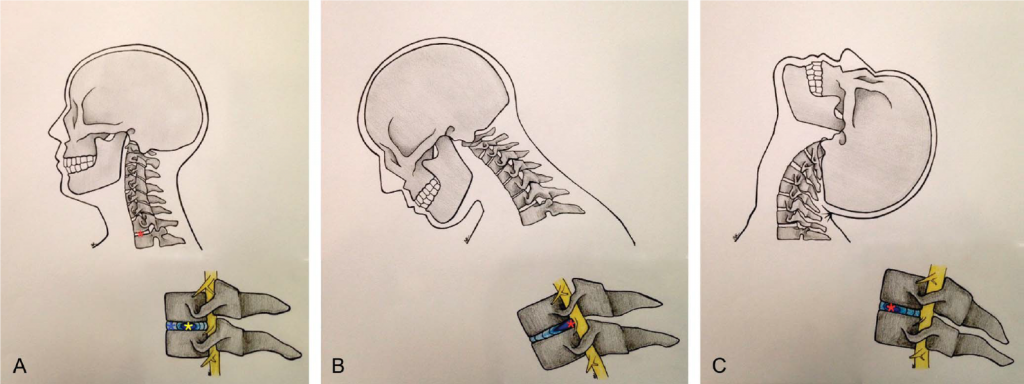
Рис. 1. А) Вид сбоку шейного отдела позвоночника в нейтральном положении, показывающий красный межпозвонковый диск, синее фиброзное кольцо и жёлтое пульпозное ядро; В) Вид сбоку шейного отдела позвоночника, показывающий миграцию назад красного пульпозного ядра при сгибании; С) Вид сбоку шейного отдела позвоночного столба, показывающий миграцию вперёд красного пульпозного ядра при разгибании.
Движения шейного отдела позвоночника обычно рассматриваются в трех плоскостях с шестью направлениями движения. Принято выделять сгибание (движение подбородка к груди), разгибание (взгляд вверх), вращение (поворот головы из стороны в сторону) и латеральное сгибание (движение уха к плечу). Хотя диск и позволяет движения, он также отвечает за сохранение стабильности. В случае дегенерации диска может наблюдаться недостаточная стабильность позвоночника. При дегенерации в диске уменьшается содержание протеогликанов и воды (49). Подобная дегенерация (усыхание) диска вызывает нестабильность (чрезмерным движениям) в позвоночнике, которая ведёт к болезненному сдавливанию или растягиванию соединительных тканей позвоночника, таких как связки или нервы (31). Грыжи диска могут происходить независимо от дегенерации, в результате чрезмерной нагрузки при активности или позе.
Положение ПЯ в кольце при движениях в шее можно предсказать на основании понимания нормальной биомеханики, а также лабораторных исследований in vitro и in vivo. Согласно исследованиям, при сгибании шеи ПЯ склонно смещаться назад (вследствие сдавливания спереди), тогда как при разгибании шеи ПЯ мигрирует вперёд (Рисунок 1В и 1С) (5, 52). Биомеханическое поведение диска важно учитывать при лечении и предотвращении грыж в шейном отделе. Длительное сгибание шеи вызывает и обостряет сдавливание нервных корешков при компрессии и нагрузке диска, смещающей ПЯ кзади (18, 52, 56). Гидростатическое давление, создаваемое ПЯ, приводит к образованию трещин, через которые может выходить ПЯ (56). Протрузия ПЯ механически сдавливает или раздражает нервный корешок, приводя к боли в шее и радикулопатии (1). Согласно имеющимся данным, для пациентов с грыжей диска положения или повторяющиеся движения, требующие чрезмерно усердного сгибания шеи, следует избегать или свести к минимуму. Необходимо придерживаться специфического нейтрального положения, сохраняющего естественный шейный лордоз. Шейный лордоз в норме – изгиб выпуклостью кпереди, возникающий из-за клиновидной формы межпозвонковых дисков, с большей толщиной в передней части, по сравнению с задней частью (55). Сохранение естественного лордоза при выполнении упражнений сводит к минимуму асимметрии или нагрузку преимущественно передней части диска, которая может привести к грыже межпозвонкового диска.
Физические проявления
Люди с симптоматической грыжей диска шейного отдела часто жалуются на соматическую боль (боль, исходящую из межпозвонкового диска, капсул, связок мышц) или корешковую боль в случае сдавливания нерва (боль, исходящую из нерва и ганглия заднего корешка) (39). Соматическая боль обычно описывается как неопределённая, глубокая и ноющая боль, относящаяся к голове, шее, плечу, лопатке (плечевому поясу) или грудной клетке (39). Напротив, корешковая боль описывается как острая, жгучая и стреляющая боль, отдающая в верхнюю конечность (38). Пациенты с грыжей диска могут испытывать неврологический дефицит (нарушения), включая изменённые глубокие сухожильные рефлексы, слабость в месте иннервации и потерю чувствительности кожи, которые обычно проявляются вслед за поражением нерва (10).
Люди с грыжей диска в шейном отделе обычно подолгу сидят, что вызывает сгибание шеи. К длительному сидению предрасполагают продолжительное чтение, письмо и работа за компьютером. В исследовании Hagberg and Wegman (23) обнаружили увеличение частоты боли в шеи и руках при занятиях, требующих позы со сгибанием позвоночника вперёд. Кроме того, в исследовании Ariens et al (3) выявили тесную корреляцию между сидением, сгибанием шеи и болью в шее. С точки зрения биомеханики, продолжительное или повторяющееся сгибание шеи, по-видимому, вызывает смещение ПЯ назад и ведёт к боли в шее.
У пациентов с болью в шее и верхней конечности зачастую проявляются отклонения в осанке, включающие выдвинутую вперёд голову, протракцию плечевого пояса (сутулые плечи) и увеличенный грудной кифоз (чрезмерный изгиб грудного отдела позвоночника). Обычно подобные отклонения сосуществуют с напряжённостью верхней части трапециевидной мышцы, поднимающей лопатку, малой грудной и грудино-ключично-сосцевидной мышц, а также слабостью нижней трапециевидной, передней зубчатой мышц и глубоких мышц-сгибателей шеи (32). Исследования показали тесную связь между положением головы и болью в шее (14, 21, 31). По опыту авторов, подобные нарушения характерны для большинства людей с болью в шее, включая людей с грыжами диска.
Диагностическая визуализация
Магнитно-резонансная томография (МРТ) – неинвазивный вариант оценки для диагностики патологии межпозвонковых дисков в шейном отделе (40, 44). Традиционный рентген не подходит при диагностике острой дискогенной патологии из-за низкой чувствительности для анализа мягких тканей. Низкая чувствительность, как правило, приводит к чрезмерному количеству ложно негативных результатов (интересующее состояние не обнаруживается). Так как патология становится хронической, и происходят дегенеративные изменения, рентген можно использовать для оценки уменьшения высоты межпозвонкового диска, которая указывает на процесс дегенерации. МРТ также отлично коррелирует с данными от операций при диагностике шейной радикулопатии (27). ССКТ не участвует в диагностике; тем не менее, исходя из предоставленной выше информации, многие клиенты с грыжей межпозвонкового диска вероятно будут диагностированы при помощи МРТ.
Электродиагностическая оценка, в частности игольчатая электромиография (ЭМГ) – важное средство для оценки людей с болью в шейном отделе позвоночника с сопутствующими корешковыми симптомами в верхней конечности (болью, парестезии, изменения чувствительности, слабость движений и пониженные сухожильные рефлексы). Элекродиагностические средства, включая ЭМГ, оценку нервной проводимости, соматосенсорные вызванные потенциалы и задержку реакции, обеспечивают объективные подтверждения нервной дисфункции. Исследования с игольчатой ЭМГ широко применяются для диагностики радикулопатии, поскольку тест способен локализовать уровень повреждения специфического нерва и представить информацию о тяжести состояния (24). С точки зрения ССКТ, знание о проведении этого теста означает неврологическую причину слабости. Людям со слабостью в результате компрессии нерва, потребуется больше времени для реакции мышц на тренировку по сравнению с людьми, слабыми от малоподвижного образа жизни.
Вмешательства при грыже диска в шейном отделе
Грыжа диска шейного отдела позвоночника лечится при помощи неоперативных методов (консервативно) или операцией. К консервативным методам обычно относят отдых, ношение воротника, физиотерапию и фармакологическое лечение (10). Иногда пациентам с симптоматической грыжей дисков рекомендуют покой и ношение жёсткого воротника. В исследовании Saa et al (51) обнаружили возможность успешного лечения жёсткого воротника в течение двух недель, за которым следовало нехирургическое лечение, включающее физиотерапию. Физическая терапия предусматривает лечебную физкультуру (зачастую основанную на исключении упражнений, которые ухудшают симптомы), мануальную терапию, вытяжение и упражнения для осанки. Лечебная физкультура, как правило, включает упражнения с разгибаниями, укрепление мышц шеи и окружающих лопатку, тогда как мануальная терапия предусматривает мобилизацию и манипуляцию шейного и грудного отдела позвоночника. В лечение зачастую включаются упражнения для улучшения осанки, включают обучение пациента правильной осанке и соответствующему контролю шейного отдела при движениях конечностей. Научные данные об этих вмешательствах ограничены; тем не менее, исследования показывают, что физиотерапия, состоящая из мобилизации шейного и грудного отдела, растягиваний и укрепления шейно-лопаточной области, существенно улучшает симптомы и функции (47).
Вытяжение шеи – один из методов, используемых в реабилитации при лечении дискогенных болей и радикулопатии. Для получения положительного эффекта от растягивания и вытяжения шейного отдела при физиотерапии люди могут применить портативные домашние приспособления. Важно отметить, что согласно имеющимся научным данным, польза шейного вытяжения для лечения грыжи диска не была подтверждена или опровергнута, при сравнении с другими нехирургическими методами вмешательства (22). Тем не менее, многонаправленный подход к лечению, включающий упражнения, мануальную терапию и вытяжение, показал эффективность в снижении болей и улучшении функций у пациентов с шейной и корешковой болью (12).
На основании систематического обзора имеющихся данных, Ортопедический отдел Американской ассоциации физической терапии рекомендует мобилизацию/манипуляции с шейным отделом, упражнения на координацию, силу и выносливость, обучение и консультирование пациентов в качестве лучшего выбора при болях в шейном отделе позвоночника (11). Эти рекомендации основаны на убедительных доказательствах из экспериментов с высоким качеством исследовательских схем и методов. Применение мобилизации/манипуляции, растягиваний, повторяющихся движений, мобилизации нервов и вытяжения грудного отдела не подтверждено исследованиями и следует рассматривать в качестве дополнения к реабилитации при болях в шейном отделе позвоночника (11). Ценность распознавания вмешательств, выполненных при физиотерапии, в понимании курса лечения, полученного пациентом, что теоретически помогает ССКТ оценить путь выздоровления. Более того, вышеупомянутый материал служит для выделения важности физической активности, которая полностью относится к деятельности ССКТ. Патологии дисков шейного отдела можно лечить консервативно, путём орального приёма лекарств: нестероидных противовоспалительных средств (НПВС), анальгетиков, мышечных релаксантов и кортикостероидов. В случае неэффективности других лекарственных средств могут применяться опиоидные анальгетики. Более инвазивная процедура – эпидуральная инъекция стероидов; тем не менее, согласно имеющимся данным, это приемлемый выбор. Вмешательства, при которых производные кортикостероидов и анальгетики вводятся в эпидуральное пространство (под наружный слой нервного корешка и спинного мозга), оказались полезными для людей с болью в верхней конечности, происходящей из шейного отдела позвоночника. Bush and Hillier (9) определили, что перерадикулярные или эпидуральные инъекции приводят к успешной реабилитации всех пациентов - кандидатов на операцию. Heckmann et al (26) выявили разрешение или улучшение симптомов в верхней конечности у 100% людей с грыжами межпозвонковых дисков при консервативном лечении (физиотерапия, лекарственные средства). Исчезновение или существенное уменьшение нарушений чувствительности наблюдалось у 97% людей, а у 94% увеличилась сила мышц. Согласно данным Saal et al (51), 87% пациентов с шейной радикулопатией, вторично к грыжам дисков, достигли хороших и отличных результатов при консервативном лечении. Эти данные показывают потенциальную пользу консервативного лечения; однако при неудачном неоперативном лечении доступно множество хирургических вмешательств для снятия симптомов, связанных с патологией дисков шейного отдела позвоночника.
ССКТ необходимы общие представления о лекарственных средствах, которые принимают пациенты. Люди с постоянной болью могут принимать обезболивающие, которые нарушат ощущения боли и возможно приведут к травме при тренировках. ССКТ следует рассмотреть возможность переноса тренировок с клиентом, принимающим мышечные релаксанты или опиоиды. Хотя приём НПВС и некоторых анальгетиков не ведёт к травме напрямую, ССКТ нужно понимать, что клиенты, принимающие эти лекарства, не бессимптомны и могут перенапрячься на тренировке. Более того, нельзя недооценивать важность получения допуска от врача. Неэффективное консервативное лечение зачастую приводит к решению об оперативном вмешательстве (33). Основная цель операции – устранить боль в шее и компрессию нервного корешка (20). Это осуществляется путём передней и задней шейной дискэктомии, предусматривающей частичное или полное удаление диска с последующей фиксацией позвонков или без неё (29). Удаление диска может происходить с заменой на искусственный диск (21). Gebremariam et al (20) выполнили систематический обзор эффективности разных методов лечения при грыжах диска шейного отдела позвоночника. Авторы обзора пришли к выводу о недостаточности данных, подтверждающих преимущество оперативного лечения перед консервативным, а также явного преимущества одной из хирургических техник. Тем не менее, в недавнем систематическом обзоре сравнивали результаты замены диска с передней шейной дискэктомией и обнаружили лучшие среднесрочные и долгосрочные результаты с меньшими осложнениями при замене диска (48). Важно отметить, что пациентам, которым назначили операцию, как правило, не помогло консервативное лечение или тяжесть заболевания оказалась неприемлема для неоперативного лечения. ССКТ, работающие с клиентами, перенёсшими операцию, должны получить допуск, специфические рекомендации или предупреждения от хирурга. Часто, из-за правил о конфиденциальности информации, хирурги не обсуждают лечение пациентов. В медучреждениях существуют специальные формы, которые должны подписываться пациентами, указывающие круг людей, для которых доступна информация о лечении. В подобных ситуациях ССКТ нужно просить клиента выступить посредником для облегчения общения, что включает, в том числе, оформление документов, разрешающих передачу информации или передачу рекомендаций о необходимых предосторожностях.
Вопросы пост-реабилитации
Люди с грыжами дисков в шейном отделе могут обратиться к ССКТ за разработкой и контролем фитнес-программы после завершения реабилитации. ССКТ, понимающие специфику грыжи диска шейного отдела, создают для пациентов возможности дальнейшего прогресса в достижении целей. Особо важно понимать, что ухудшение включает не только боль в шее, но также и боль, мигрирующую в верхнюю конечность. Подобное изменение проявления симптомов (смещение боли дистально по верхней конечности) называют периферизацией. В противоположность этому, централизация – термин, описывающий миграцию боли ближе к позвоночнику, что говорит об улучшении. В таких случаях необходимо тесное сотрудничество между ССКТ и врачом или реабилитологом для обеспечения безопасности и соответствия действий. Кроме того, рекомендуется, чтобы пациент при пост-реабилитационном вмешательстве получил допуск от квалифицированного медицинского специалиста. Обсуждение с поставщиком медицинских услуг должно включать предосторожности, противопоказания и рекомендации относительно необходимого уровня активности и ожиданий. Тренировка с отягощениями может быть компонентом тренировочной программы, поэтому ССКТ необходимо учитывать, что подъёмы веса связаны с грыжами диска шейного отдела позвоночника (41). Принимая во внимание эту связь, ССКТ должен знать безопасные и подходящие к этой ситуации упражнения. Например, ССКТ нужно контролировать осанку клиента при выполнении упражнений. Поддержание хорошей осанки не только нужно для правильного выполнения, но и сводит к минимуму риск травмы. Клиентам с грыжей диска следует избегать осанки с сутулыми плечами и выдвинутой вперёд головой. Подобные нарушения осанки предрасполагают к сгибанию шейного отдела, которое зачастую нагружает диск и воспроизводит симптомы у клиента. Клиенту нужно рекомендовать выполнение упражнений с правильной осанкой, сохраняя естественный поясничный лордоз, ретракцию и опускание плечевого пояса (лопаток), и приподнятым подбородком (не смотреть вниз).
Тренировка с отягощениями для шейной мускулатуры
Тренировка мышц шейного отдела позвоночника играет ключевую роль при лечении и предотвращении дискогенной боли. ССКТ нужно рассмотреть возможность включения упражнений, направленных на глубокие сгибатели шеи (ГСШ), поскольку исследования показали, что у пациентов с болью в шее, как правило, наблюдается слабость длинной мышцы шеи и головы, ответственных за сгибание шеи (17). Устранение слабости ГСШ существенно уменьшает боль, улучшает осанку и уменьшает вероятность будущих осложнений (16, 45). Подъём головы и касание подбородком груди эффективно укрепляют ГСШ. Подъёмы головы зачастую выполняются в положение клиента лёжа на спине лицом вверх. Клиенту предлагается коснуться подбородком груди и поддерживать достигнутое положение. Голова приподнимается над поверхностью на 5 – 7,5 см (Рисунок 2).
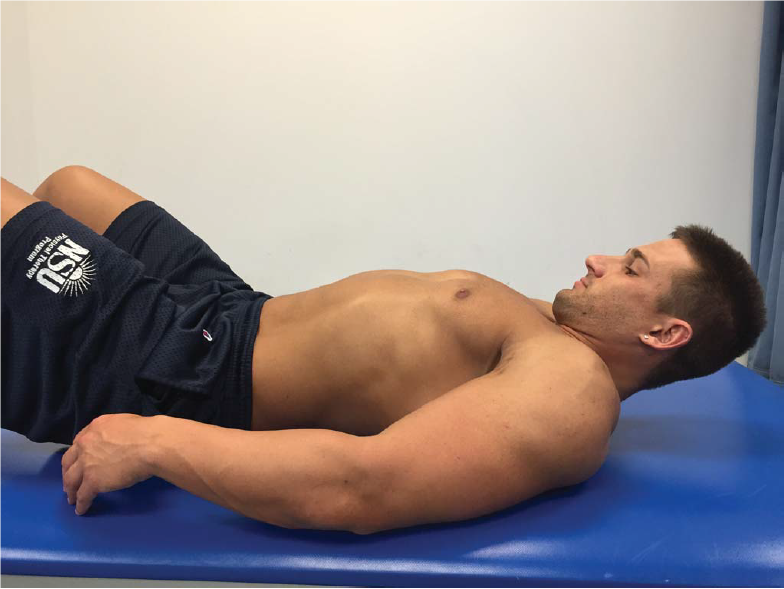
Рис. 2. Касание груди подбородном. Клиенту предлагают коснуться подбородком груди насколько это возможно и сохранить положение, приподняв голову на 5 – 7,5 см над поверхностью. В данном случае над столом. Необходима осторожность, не нужно поднимать голову выше 5 – 7,5 см и избегать движения головы вперёд над грудью (выделить сгибание шейного отдела).
Нужна осторожность, нельзя приподнимать голову выше, чем 5 – 7,5 см, поскольку это существенно повышает вероятность перегрузки дисков и воспроизведения симптомов. Голову нужно удерживать приподнятой не менее 10 с в 12 повторениях. Упражнение можно усложнить, увеличив продолжительность удержания, сократив отдых и увеличив количество повторений. Если клиент не в состоянии сохранить касание подбородком груди (достигнутое положение) 10 секунд, упражнение можно упростить, положив клиента на наклонную поверхность, головой вверх. У людей со слабостью ГСШ при упражнении могут проявляться компенсации в виде движения головы вперёд (нижняя челюсть движется над грудью) или чрезмерное сгибание шеи (приподнимание головы более 7,5 см и движение подбородком по поверхности груди). Для получения более подробной информации об улучшении работы мышц ГСШ обратитесь к работе Hanney and Kolber Improving Muscle Performance of The Deep Neck (25).
ССКТ необходимо также включить упражнения для тренировки глубоких разгибателей шеи (ГРШ), играющих важную роль в обеспечении стабильности шейного отдела позвоночника (8). Недавние исследования показали существенную связь между слабостью ГРШ, в частности многораздельной и полуостистой мышц шеи, и болью в шее (15, 19). Принимая во внимание эту связь, ССКТ нужно включить в тренировочную программу упражнения для ГРШ. Функции мышц ГРШ улучшаются при выполнении клиентом ретракции шеи. Ретракцию шеи нужно первоначально выполнять сидя, пока упражнение не будет хорошо переноситься и правильно выполняться. Для ретракции шеи клиент двигает нижнюю челюсть назад, к позвоночнику, без сгибания шеи (Рисунок 3А). После того, как освоено правильное выполнение, ретракцию можно выполнять лёжа на животе с грудной клеткой, выдвинутой над краем стола, руки вдоль тела, а лопатки в среднем положении между полным сведением и полной протракцией (Рисунок 3В). Достигнутое положение ретракции шеи поддерживается 10 с, в подходе 12 повторений. Упражнение можно усложнить, увеличив продолжительность удержания, количество повторений, а также выполнение упражнения сидя с эспандером. У людей со слабостью ГРШ проявляются компенсации, включая разгибания шеи (взгляд вверх), разгибание туловища (прогиб спины) или наклона туловища назад.
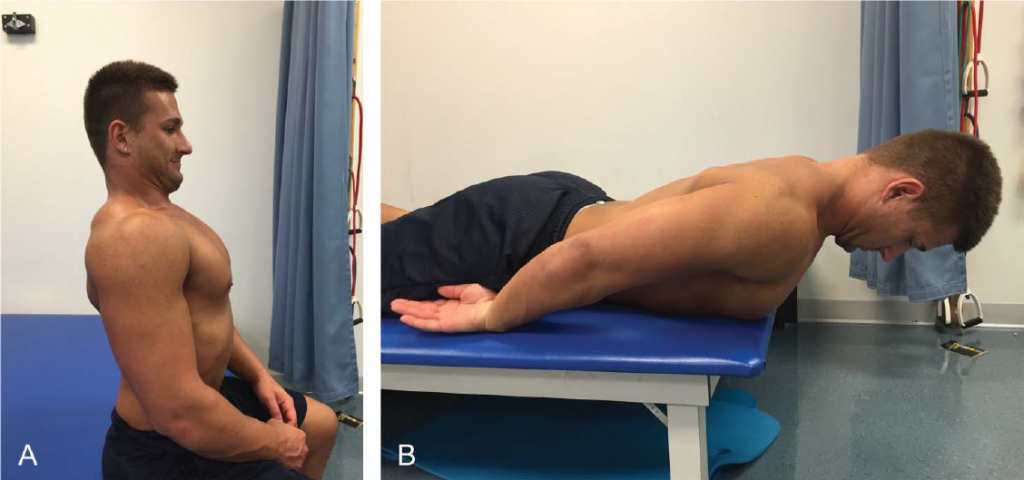
Рис. 3. Ретракция шеи: клиент сдвигает нижнюю челюсть в сторону позвоночника (А). Ретракцию шеи можно усложнить положением лёжа на животе, грудь выдвинута за край стола, руки вдоль тела, лопатки в среднем положении между полным сведением и удалением от позвоночника (В). Нужно проявлять осторожность, избегая сгибания шеи при ретракции.
Тренировка с отягощениями мышц лопатки
Тренировка с отягощениями играет важную роль для возвращения до преморбидного уровня активности после реабилитации при грыже шейного отдела позвоночника. У людей с болью в шее, с выдвинутой вперёд головой и осанкой с протракцией плечевого пояса проявляется задержка и уменьшение продолжительности активации передней зубчатой мышцы (28, 57). При грыже шейных дисков люди часто демонстрируют подобное нарушение осанки, а значит, им необходимо включить в пост-реабилитационную программу соответствующее укрепление передней зубчатой мышцы. Наилучшим образом передняя зубчатая мышца рекрутируется при упражнении отжимания протракцией (2). Ludewig et al (36) выявили существенное улучшение рекрутирования передней зубчатой мышцы при выполнении отжимания протракцией по сравнению с обычными отжиманиями. При отжиманиях протракцией клиент в верхнем положении отжиманий дополнительно выдвигает плечи вперёд, удаляя лопатки от позвоночника и поддерживает их в таком состоянии не менее 10 с в подходе из 12 повторений (Рисунок 4А). Усложнить упражнение можно через увеличение количества повторений, подходов и применения эспандера. В случае недостаточной силы или боли у клиента при выполнении упражнения, отжимания протракцией можно делать с колен или от стены (Рисунок 4В). У людей, выполняющих отжимания протракцией, могут проявляться распространённые ошибки: переразгибание локтей или разворот кистей внутрь. Предотвратить возможные ошибки позволяет сохранение положения локтей и кистей непосредственно под плечевыми суставами, так максимально рекрутируются передние зубчатые мышцы и сводится к минимуму нежелательная нагрузка на верхние конечности.
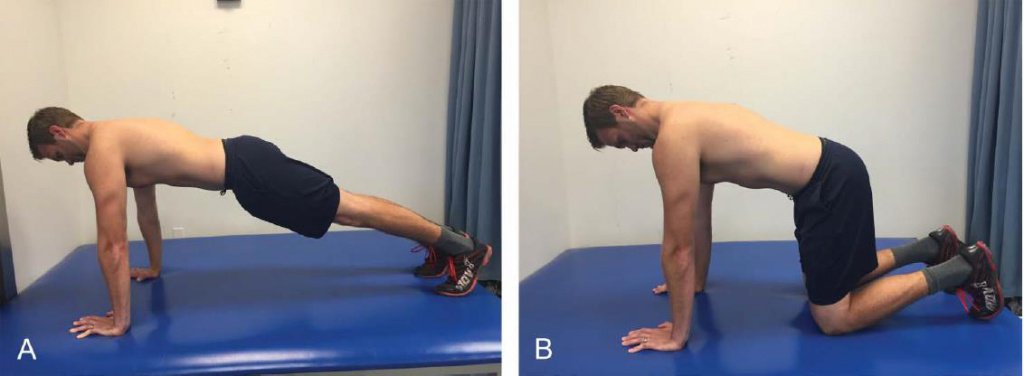
Рис. 4. Отжимания протракцией: в верхнем положении отжимания клиент как можно больше удаляет плечевой пояс от позвоночника (А). Если клиент не способен правильно выполнить упражнение в упоре лёжа, тогда можно предложить коленно-кистевое положение (В).
Боль в шее может возникать при осанке с протракцией лопаток (сутулые плечи) и плохом контроле лопаток. Протракция ухудшает способность мышц эффективно стабилизировать лопатки при статических и динамических движениях, что может усиливать боль в шее (6). Осанка с сутулыми плечами в положении сидя связана с нарушением ЭМГ активности трапециевидных мышц (54, 58). Принимая во внимание прикрепления мышц, слабость нижней и средней части трапециевидных мышц приводит к подниманию лопаток и чрезмерной нагрузке на плечевой пояс и шейный отдел позвоночника. Таким образом, клиенту нужно выполнять программу тренировок, включающую укрепление нижней и средней части трапециевидных мышц. Как правило, для увеличения силы нижних и средних частей трапециевидных мышц применяют упражнения, при которых клиент ложится на живот, грудь над краем скамьи, плечи отводятся на 900 (Рисунок 5А) и 1300 (Рисунок 5В), с одновременной ретракцией шейного отдела позвоночника. Это положение удерживается в 12 повторениях по 10 секунд, с постепенным увеличением времени удержания, количества повторений и нагрузки. У людей со слабой нижней и средней частью трапециевидных мышц при выполнении упражнения может возникать разгибание шеи (взгляд вверх), протракция шеи (смещение нижней челюсти вперёд) или разгибание туловища (прогиб в спине).
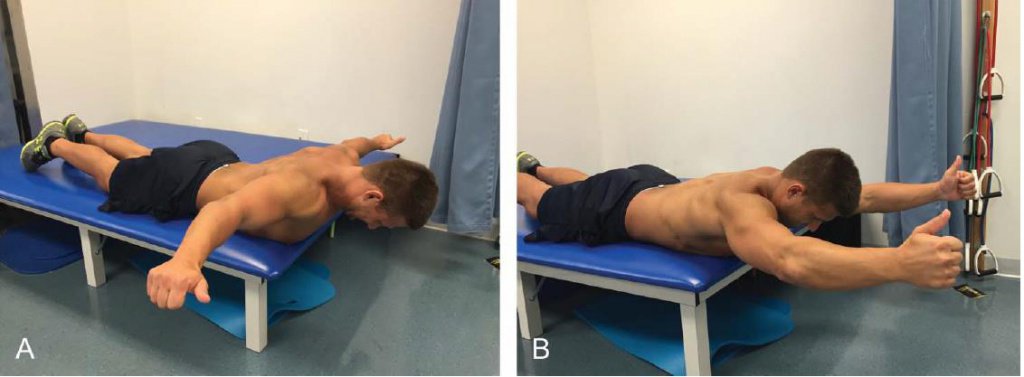
Рис. 5. «Т» и «Y» отведения: лёжа на животе, грудь над краем стола, клиент отводит плечи на 900 (А) и на 1300 (В), одновременно с небольшой ретракцией шейного отдела позвоночника.
У клиентов с протракцией плечевого пояса и выдвинутой вперёд головой часто наблюдается повышенное напряжение малых грудных мышц (32). Оно может чрезмерно наклонять и вращать внутрь лопатку. Аномальное положение и нарушение модели движения лопатки может привести к патологии плеча и шеи, поэтому ССКТ нужно включить в программу пост-реабилитационных тренировок растягивания малых грудных мышц. Растягивание малых грудных мышц производится лёжа на спине, на вершине пенного ролика с отведёнными плечами и локтями, согнутыми до 900 (положение приветствия ил 90/90) (Рисунок 6А). Сохраняя это положение, клиент позволяет рукам горизонтальное отведение до комфортного ощущения растяжения передней поверхности груди. Малые грудные мышцы можно также растягивать лёжа на спине, на пенном ролике, с руками в положении физиологического отведения на 1500, удлиняющего малые грудные мышц эффективней, чем положение 90/90 (42). Кроме того, растяжение следует сохранять 15 – 30 с, как минимум, в двух повторениях, поскольку в исследованиях показано, что этого достаточно для удлинения малых грудных мышц (59). Несмотря на разногласия относительно частоты растягиваний, авторы исследования рекомендуют выполнять их при необходимости улучшений ежедневно. Для ССКТ важно следить за позой и процессом выполнения растягиваний и своевременно исправлять ситуацию мануально, вербально и визуальным примером. Описанные в разделе действия позволят максимально рекрутировать целевые мышцы и свести к минимуму нагрузку на шейные межпозвонковые диски.
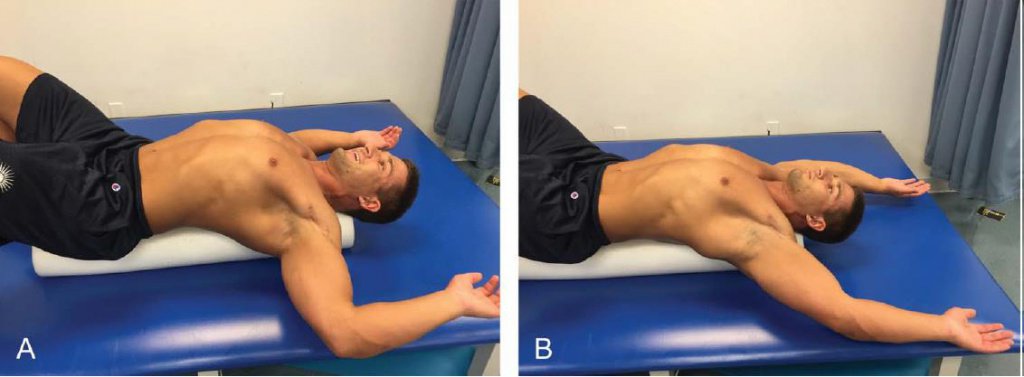
Рис. 6. Растягивание малых грудных мышц: клиент лежит на спине, на вершине пенного ролика с плечами, отведёнными и локтями, согнутыми на 900. Сохраняя положение, клиент позволяет произойти горизонтальному разгибанию насколько это возможно (А). Растягивание также можно выполнить с руками в положении физиологического отведения на 1500 (В).
Обсуждение упражнений
Следующий пример (Таблица №1) – пример занятия для клиента с грыжей шейного диска в истории болезни.
Таблица 1. Программа для начинающего, рассчитанная на клиентов с грыжей шейного диска в истории болезни
| Упражнения | Целевые мышцы | Схема выполнения |
| Беговая дорожка или эллиптический лыжник (разминка) | Шеи и верхней конечности | 50% максимальной ЧСС, 5 – 10 мин. |
| Поднимание головы/подбородок к груди | Глубокие сгибатели шеи |
≥10 с удержания ≥12 повторений, 1 – 3 подхода <30 с, отдых |
| Ретракция шеи | Глубокие разгибатели шеи |
≥10 с удержания ≥12 повторений, 1 – 3 подхода <30 с, отдых |
| Отжимания протракцией | Передняя зубчатая мышца |
≥10 с удержания ≥12 повторений, 1 – 3 подхода <30 с, отдых |
| Горизонтальное отведение на 900, лёжа на животе | Средняя трапециевидная мышца |
≥10 с удержания ≥12 повторений, 1 – 3 подхода <30 с, отдых |
| Горизонтальное отведение на 1300, лёжа на животе | Нижняя трапециевидная мышца |
≥10 с удержания ≥12 повторений, 1 – 3 подхода <30 с, отдых |
| Растягивания на пенном ролике | Малая грудная мышца |
15 – 30 с сохранения положения >2 подходов |
Описана программа, разработанная для асимптоматических клиентов на этапе пост-реабилитации и, как упоминалось выше, рекомендуется допуск от врача, прежде чем приступить к предложенной программе. Занятия проводятся три раза в неделю, с отдыхом между тренировками не менее одного дня, что позволяет достаточно восстановиться предрасположенным к повреждениям тканям. Упражнения выбраны для укрепления мышц шеи и плечевого пояса, а также улучшения осанки клиента. Акцент в программе на исключении сгибания и выдвижения головы вперёд при выполнении упражнений (Рисунки 7, 8, 9).
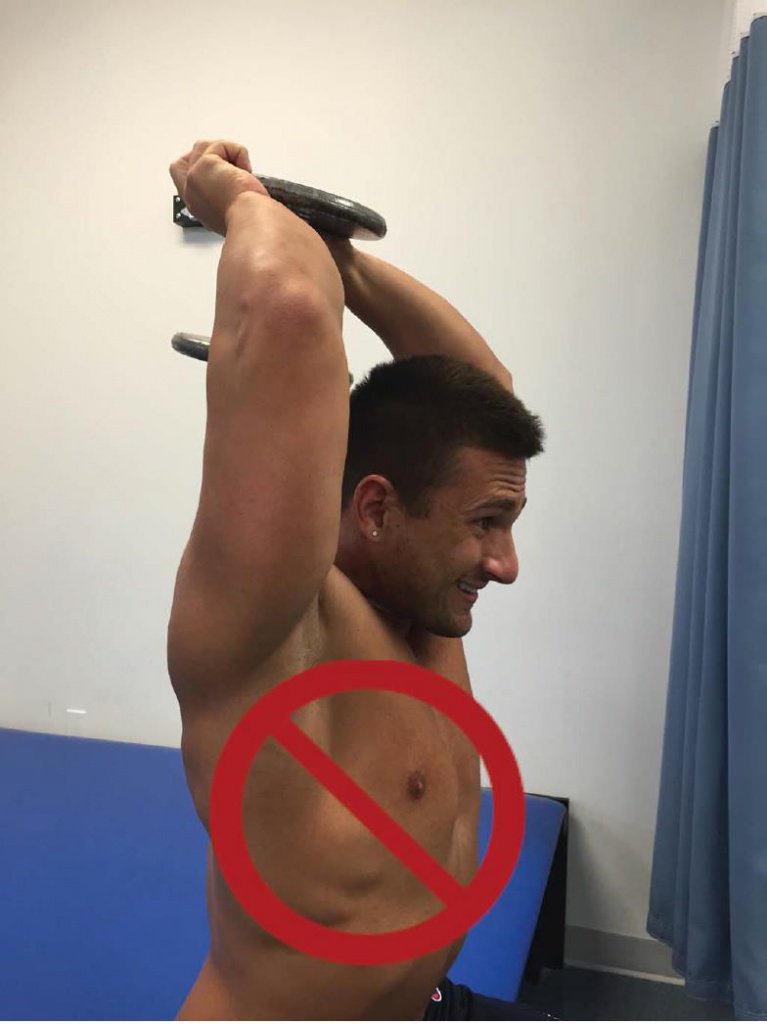
Рис. 7. Разгибание предплечий из-за головы сидя: клиенту нужна ретракция шейного отдела позвоночника при выполнении упражнения, а не выдвижение головы вперёд, как показано на снимке.
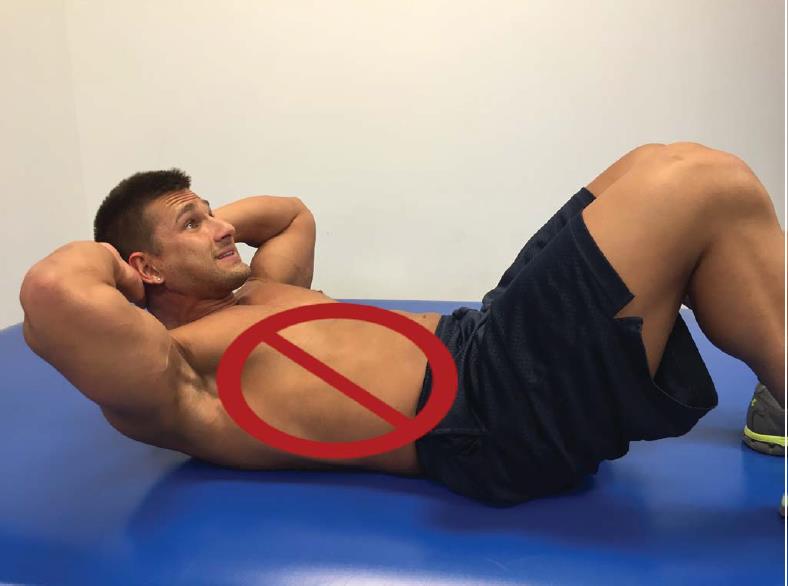
Рис. 8. Скручивания: клиенту нужно сохранять положение некоторой ретракции шеи при выполнении упражнения, а не тянуть шею в сгибание.

Рис. 9. Тяга за голову: для обеспечения правильной осанки клиенту нужно тянуть рукоятку к груди, одновременно сохраняя небольшую ретракцию шеи.
Программа упражнений с отягощениями сосредоточена на выносливости мышц с высоким количеством повторений, долгими удержаниями, небольшими отягощениями и короткими периодами отдыха, так как основная целевая мускулатура – сегментные стабилизаторы, в значительной степени состоящие из аэробных, производящих относительно невысокое усилие волокон типа 1 (4, 7, 35, 43). Применение программы может вызвать болезненность мышц через 24 – 48; тем не менее, симптомы, такие как тупая, жгучая или острая боль в шее и верхних конечностях, ожидать не следует. Осторожность нужна, если клиент в настоящее время принимает лекарственные средства. НПВС, анальгетики и кортикостероиды могут повышать переносимость боли, что в свою очередь предрасполагает клиента к травме из-за возможного нарушения сознательного контроля повреждения тканей (34). И наконец, упражнения программы нужно выполнять без задержки дыхания в связи с возможным повышением и возобновлением у клиента болей в шее и руке (50).
Выводы
Учитывая изменения в стоимости медицинского обслуживания, а также ограничение количества посещений, люди вероятно прекратят формальную программу реабилитации прежде, чем достигнут преморбидных уровней тренированности и активности. Несмотря на обычную стабильность пациентов, к моменту выписки сохраняются нарушения. При наличии нарушений и ограничений функции, ССКТ могут найти для себя возможность работать с клиентами, желающими улучшить функции; в этом случае им необходимы знания о соответствующем пост-реабилитационном уходе. Программа тренировок должна состоять из рекомендаций по поддержанию правильной осанки, улучшению мышечной работоспособности и возвращению при необходимости высокого уровня тренированности. Что важнее, ССКТ, участвующему в пост-реабилитации, необходимо распознавать проявление неожиданных симптомов (боль, продолжающаяся более нескольких дней или мигрирующая на плечо или в руку) для определения необходимости неотложного обращения к квалифицированному специалисту. И наконец, высока вероятность рецидива боли в шее, поэтому улучшение должно быть постепенным с тщательным контролем реакции клиента на тренировку. Взаимодействие с лечащим врачом перед разработкой программы полезно для понимания прогноза и соответствующих мер предосторожности. ССКТ могут оказать существенное воздействие на пост-реабилитацию клиентов; тем не менее, это видимо зависит от разработки безопасных и эффективных программ тренировок, которые содействуют возвращению к спортивной и оздоровительной активности.














